在竞技体育的激烈对抗中,头部撞击事件频发,而轻微脑震荡作为最常见的脑损伤之一,因其症状隐蔽性常被忽视。据统计,仅美国每年就有超过300万例运动相关性脑震荡未被及时诊断。本文将从症状识别、医学检测流程及运动场景的特殊性出发,深度解析体育行业中的轻微脑震荡确诊体系。
一、症状评估:从主观感受到客观指标
运动员的自我报告与体征观察是诊断的第一道防线,需结合神经功能和行为变化综合判断。
1. 典型症状表现
案例对比:足球守门员与拳击运动员的差异性
足球运动员多因高空球争抢引发脑震荡,常表现为视觉模糊与平衡失调;而拳击手因高频次头部受击,更易出现长期认知功能下降。
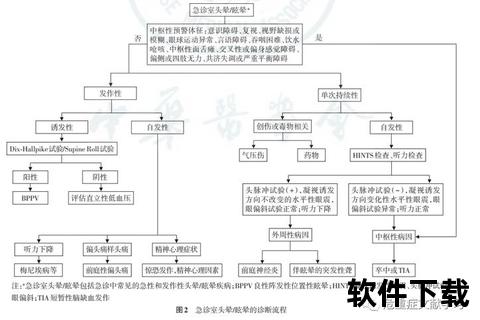
二、医学检测流程:从急诊筛查到精准诊断

体育行业的脑震荡诊断需兼顾效率与准确性,形成标准化流程(图1:检测流程图)。
1. 现场初步筛查
包含22项测试,涵盖定向力(时间/地点)、记忆回溯(近期比赛细节)及协调性评估(指鼻试验)。
双侧瞳孔不对称或光反射延迟提示脑干功能受损。
2. 影像学排除性检查
| 检查类型 | 适用场景 | 局限性 |
|--||-|
| 颅脑CT | 急性期排除颅骨骨折、颅内出血 | 对功能性损伤不敏感 |
| 磁共振SWI序列| 发现微出血灶(敏感性达90%) | 耗时较长,成本较高 |
3. 神经功能基线数据对比
职业运动员需在赛季前建立认知功能基线(如ImPACT测试),通过伤后语言流畅性、反应速度等指标变化率判断损伤程度。
三、特殊运动场景下的诊断挑战与对策
不同运动项目的损伤机制差异要求诊断方案动态调整。
1. 高风险项目分类管理
| 运动类型 | 常见致伤动作 | 诊断关注重点 |
||--|--|
| 橄榄球/冰球 | 高速碰撞 | 意识状态波动、颈部肌群损伤 |
| 体操/滑雪 | 高空坠落 | 平衡功能、视觉追踪能力 |
| 拳击/MMA | 多向冲击 | 累积性认知衰退监测 |
2. 青少年运动员的特殊性
儿童因表达能力有限,需通过行为观察(如拒绝参与喜爱活动、睡眠模式改变)辅助诊断,并严格避免重复损伤。
四、恢复管理与重返赛场标准
“阶段性康复协议”(Graduated Return-to-Play Protocol)是国际通行的黄金标准:
1. 完全休息期(48-72小时):禁止任何屏幕使用及认知负荷
2. 低强度有氧训练(心率<70%最大值):步行、固定自行车
3. 专项技能复健:无对抗技术练习(如足球传接球)
4. 医学许可测试:通过神经认知测试及平衡评估方可参赛
数据警示:过早恢复训练可使二次脑震荡风险提升3-6倍,且恢复周期延长40%。
互动环节
▶️ 自测问卷(符合3项以上建议就医):
在体育竞技追求极限的今天,科学的脑震荡管理体系是保护运动员职业生涯的关键防线。从实时症状捕捉到多模态医学检测,再到个性化的康复方案,每一步都关乎运动生命的可持续性。当胜利的欢呼与健康的底线碰撞时,唯有专业与理性才能赢得真正的金牌。
(本文所述医学建议仅供参考,具体诊疗请遵医嘱)
引用标注